Introductie
Hoewel vandaag nog voornamelijk in monodisciplinaire elektronische dossiersystemen gewerkt wordt en informatie heen en weer gestuurd of centraal beschikbaar gesteld wordt, is er parallel een evolutie naar gedeelde systemen met tal van voordelen op het vlak van zorgkwaliteit en efficiëntie. Vanuit die visie wordt de basis gelegd voor het Belgian Integrated Health Record, of BIHR: een virtueel geïntegreerd patiëntendossier waarmee burgers hun gezondheidsgegevens eenvoudig kunnen raadplegen en waarin zorgverleners efficiënt en multidisciplinair kunnen samenwerken.
Van uitwisseling van losse documenten naar één dossier
In België zijn er veel gezondheidsgegevens beschikbaar. Echter zitten veel van die gegevens als vrije tekst vervat in PDF-documenten zoals de Sumehr, ontslagbrieven, laboresultaten, etc. Het coderen van deze gegevens is cruciaal om ze automatisch en correct te laten verwerken door softwaresystemen. Het BIHR-concept moet het mogelijk maken om die verschillende stukjes gestructureerde en gecodeerde gegevens uit verschillende bronnen virtueel samen te brengen en te visualiseren in één overzichtelijk dashboard. Op die manier krijgen alle zorgverleners rond de patiënt – de huisarts, maar ook de apotheker, de verpleegkundige, de kinesist, de specialist, etc. – een volledig zicht op de patiënt en zijn dossier. Naast het raadplegen van de gegevens die men nodig heeft, kan iedere zorgverlener ook zelf op een gestructureerde en gecodeerde manier aanvullingen doen die bewaard worden in de achterliggende bronnen.
BIHR zal dus geen nieuw softwarepakket zijn, noch één centraal opgeslagen dossier. Het concept visualiseert gegevens die elders opgeslagen zijn in – in eerste instantie, bestaande – authentieke bronnen zoals Recip-e voor medicatievoorschriften, Farmaflux voor afleveringen van medicatie, Vitalink voor medicatieschema en informatie die vandaag in de Sumehr zit. Het doel is dus om bestaande systemen te hergebruiken en op een slimme manier in elkaar te passen, zodat een beter overzicht ontstaat en zorgverleners als multidisciplinair zorgteam kunnen samenwerken.
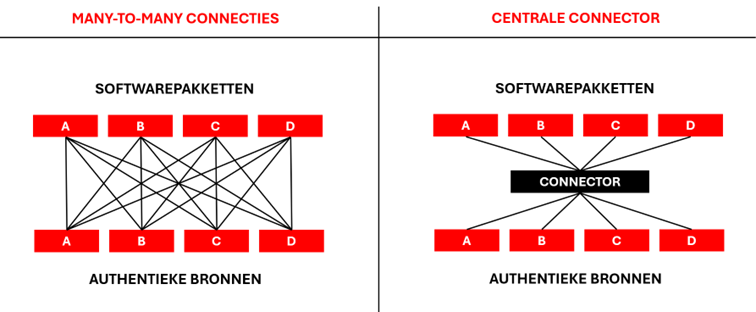
Het meest bekende voorbeeld in de zorgsector van een dergelijk gedeeld systeem is het Vitalink medicatieschema. De (negatieve) ervaringen hiermee illustreren meteen ook de complexiteit en foutgevoeligheid van samenwerken in een gedeelde omgeving. Om dergelijke problematiek te vermijden wordt voor BIHR afgestapt van de onderliggende architectuur waarbij iedere software – een tiental pakketten voor huisartsen en aanvullend nog meer voor apothekers, kinesisten, verpleegkundigen, ziekenhuizen, etc. – individueel moet koppelen met meerdere authentieke bronnen. Hierdoor zou immers een immens kluwen van honderden verbindingen ontstaan, waar telkens iets fout kan gaan. Daarom kiest BIHR voor één centrale connector waarmee ieder softwaresysteem en iedere authentieke bron one-on-one koppelt in plaats van het kluwen van many-to-many connecties. Deze intermediaire component fungeert als doorgeefluik tussen alle dossiersystemen en authentieke bronnen, neemt de complexiteit uit handen en garandeert interoperabiliteit. Dankzij de connector kan aangesloten worden op het volledige netwerk via één enkele aansluiting, wat een enorme vereenvoudiging betekent voor de producenten van dossiersystemen. Zij moeten bij het ontstaan van een nieuwe authentieke bron of aanpassing dan niet langer elk opnieuw technisch gaan koppelen, testen en homologeren.
Van Sumehr naar International Patient Summary (IPS)
Vandaag heeft de GMD-houdend huisarts de verantwoordelijkheid om op basis van verslagen van andere zorgverleners en laboresultaten zijn patiëntendossier aan te vullen en te updaten. Vanuit dit dossier kan quasi automatisch een Sumehr (Summarized Electronic Health Record) worden geëxporteerd; een beknopte digitale samenvatting die een snelle inschatting van iemands huidige gezondheidstoestand mogelijk maakten. Cruciaal voor artsen om de meest gepaste zorg te leveren wanneer een onbekende patiënt zich meldt bij de wachtpost of op spoed.
In theorie, is de Sumehr een zeer waardevol instrument om continuïteit van zorg te garanderen. Echter, vergt het permanent onderhouden van het patiëntendossier veel tijd, en nemen niet alle GMD-houders hierin ten volle hun verantwoordelijkheid. Daarnaast zit er vaak een vertraging in de doorstroom van gegevens omdat verslagen op zich laten wachten en de gegevens vervolgens manueel verwerkt moeten worden. Bijgevolg hebben bestemmelingen, die een Sumehr willen gebruiken, geen zekerheid over de volledigheid en accuraatheid, waardoor deze veelal zijn doel mist. Daarenboven is het natuurlijk in deze tijden van digitalisatie, maar ook van schaarste, meer aangewezen om hiervoor de mogelijkheden van technologie maximaal te benutten.
We verlaten dan ook het Belgische Sumehr-concept, en schakelen over naar de International Patient Summary (IPS); een samenvatting die in real-time kan worden gegenereerd op basis van de verschillende authentieke bronnen. Wanneer patiënten bijvoorbeeld op spoed komen, wordt dus ad-hoc een IPS samengesteld door de meest recente gegevens uit de verschillende authentieke bronnen op te halen.
Software die aansluit bij de behoeften van de zorgverlener
Gebruik maken van een gedeeld systeem, komt ook met een bijhorende verantwoordelijkheid: ‘Zorgverleners kunnen over de nodige informatie beschikken, omdat men zelf ook bijdraagt via kwaliteitsvolle registratie’.
De BIHR-werkomgeving (BWO) ondersteunt twee basisfuncties, die in elk softwarepakket dienen te worden geïmplementeerd. Enerzijds een ‘dashboard’ om data overzichtelijk te visualiseren, en anderzijds een ‘contactrapport’ waarmee elke zorgverlener bepaalt welke gegevens nieuw toegevoegd of aangepast worden. Om zorgverleners te overtuigen om kwaliteitsvol bij te dragen, is het belangrijk de juiste keuzes te maken om efficiëntie te verhogen en de werklast te verlagen. Het is hierbij belangrijk om ervoor te zorgen dat zorgverleners nieuwe data willen toevoegen, en dit zo laagdrempelig mogelijk kan door dit zoveel mogelijk ‘at once’ en ‘only once’ te organiseren.
- At once: vermijden dat registratie extra tijd en werk inneemt na de consultatie door dit zoveel mogelijk te integreren in het eigen proces (terwijl men met de patiënt bezig is).
- Only once: zorgen dat data slechts één keer op een correcte manier dient te worden geregistreerd in een authentieke bron, waarna deze voor andere dingen kan worden hergebruikt.
Dankzij de centrale connector, kan de focus bij producenten van dossiersystemen verschuiven van de ontwikkeling van tientallen technische koppelingen naar bijkomende inspanningen voor het realiseren van een gebruiksvriendelijke interface die alle relevante en up-to-date gegevens uit de verschillende authentieke bronnen overzichtelijk samenbrengt en functies aanbiedt om met deze gegevens aan de slag te gaan. Zo moet een zorgverlener niet langer zelf al de verschillende bronnen apart raadplegen, de juiste gegevens binnentrekken en verwerken, maar kan men zich ten volle concentreren op het aanbieden van de meest aangewezen zorg.
En hoewel iedereen achterliggend op dezelfde gegevens werkt, kunnen zowel het dashboard als de IPS (samenvatting) vormgegeven worden volgens de behoeften van een specifieke doelgroep, zodat die gegevens die relevant zijn meteen in het oog springen en bruikbaar zijn op de manier die voor de respectievelijke doelgroep het meest geëigend is. Zo zal bijvoorbeeld de interface voor huisartsen en die voor apothekers grotendeels dezelfde rubrieken aan informatie bevatten, maar kan het gewicht dat visueel aan elke rubriek wordt gegeven en de schikking mogelijks wel anders zijn. Producenten van dossiersystemen kunnen hiertoe in co-creatie gaan met hun klanten om de functionaliteiten en visualisatie af te stemmen op de specifieke behoeften van de doelgroep.
Zo wil het BIHR ook bijdragen aan de gebruikservaring en het comfort van de zorgverlener. Het is immers bekend dat frustraties omtrent digitalisering en administratieve lasten vaak aangehaald worden als redenen waarom men een zorgberoep verlaat.
Bouwstenen van het BIHR
De BIHR-systeemarchitectuur kan dus als volgt worden samengevat: de verschillende rubrieken met data zijn opgeslagen in de bestaande authentieke bronnen, de centrale connector fungeert als doorgeefluik, en de doelgroep-specifieke interfaces (BIHR werkomgeving) worden in de verschillende softwarepakketten van zorgverleners geïmplementeerd.
Meer technisch, zal het BIHR bestaan uit de volgende bouwstenen:
- Care sets: voor iedere rubriek (vb. vaccinatie, medicatie, labo, etc.) in een authentieke bron wordt een omschrijving gemaakt met een zo volledig mogelijke oplijsting van gegevens rond een bepaald zorgproces of patiëntsituatie, om de totale inhoud van de rubriek af te dekken. De careset ‘allergie’ bevat bijvoorbeeld specifieke kenmerken als de patiënt bij wie de allergie is vastgesteld, de aard van de allergie, de ernst van de reactie, da datum van vaststelling, door welke zorgverlener de allergie is vastgesteld, etc.
- FIHR resources: specifieke sjablonen om elk van de specifieke kenmerken (zoals hierboven beschreven) op een gedetailleerde en technische manier te structureren, zodat deze interoperabel , vlot uitwisselbaar en automatisch te verwerken zijn. De FHIR resource ‘patiënt’ bijvoorbeeld bevat rijksregisternummer, naam, geslacht, geboortedatum, adres- en contactinformatie, en voorkeurstaal.

De verschillende gegevensrubrieken in het kort
Het BIHR beoogt een geïntegreerd dossier, maar de technische opbouw gaat beter wanneer dit in verschillende rubrieken wordt opgedeeld. Elke rubriek kan gelijkaardig opgebouwd worden aan de hand van historische lijnen. De careset definieert voor elke rubriek wat er in een dergelijke lijn moet worden beschreven, en de FHIR resources bepalen hoe dit technisch wordt opgeslagen. Leden van het zorgteam kunnen via hun eigen interface de lijnen in de verschillende rubrieken raadplegen, hierop voortbouwen, en zo multidisciplinair samenwerken. Hieronder worden enkele rubrieken kort toegelicht:
- Vaccinatie: telkens een patiënt een vaccinatie krijgt, dient een lijn te worden aangemaakt. De vaccinatie-rubriek is de historiek van alle vaccinatie-lijnen. Op basis daarvan kan de software van de huisarts een eenvoudig lijstje tonen van actuele vaccins. Maar omdat alle gegevens in FHIR gecodeerd zijn (en niet langer vrije tekst in een PDF-document), bestaat ook de mogelijkheid om hier software op los te laten die bijvoorbeeld gaat kijken welke vaccinaties nog lang geldig zijn, welke niet, welke de patiënt nu nodig heeft, etc.
- Allergie: wanneer bij een patiënt een allergie vastgesteld wordt, wordt een lijn aangemaakt volgens de respectievelijke careset en bijhorende FHIR resources. Op die manier wordt er bepaalde metadata toegevoegd, zoals datum van registratie, type en ernst van reactie, een eventuele behandeling, moment waarop dit opnieuw moet worden bekeken, etc.
- Probleemlijst: wanneer een patiënt met een nieuw probleem bij een zorgverlener komt, ontstaat een nieuwe lijn. Gezien de verwevenheid tussen problemen en de behoefte om hieraan tal van andere caresets te koppelen (zoals klinische parameters, laboresultaten, medische beeldvorming, medicatie, etc.) wordt hier gekozen voor de meeromvattende term ‘zorgepisode’.
- Laboresultaten: elk onderzoek wordt een aparte lijn met bijhorende metadata. Resultaten worden dus niet gedeeld als PDF-document, maar als gestructureerde FHIR-data zodat software deze ook kan verwerken. Op die manier kan een arts vervolgens makkelijk alle HBA1C-gegevens van een patiënt combineren of alle resultaten opvragen die gerelateerd zijn aan een specifieke aandoening.
- Beeldvorming: ieder beeld dat wordt gemaakt, wordt opgeslagen in een PACS (database). Daar hoort ook steeds een verslag bij, dat ook als historische lijst geraadpleegd kan worden. Door metadata toe te voegen over bijvoorbeeld het probleem en de zorgepisode waarbinnen het beeld werd gemaakt, ontstaat ook de mogelijkheid om beelden te filteren. Een arts kan bijvoorbeeld van een patiënt alle beelden opvragen die met cardiologie te maken hebben, zonder beelden van gebroken armen of benen te zien.
- Medicatievoorschrift: telkens een patiënt een nieuw medicijn krijgt voorgeschreven, dient een nieuwe lijn te worden gestart. Naast voorschrijver, datum van voorschrijven, duurtijd, reden van voorschrijven, etc. wordt in de metadata de VMP-groep opgenomen waarin de betreffende werkzame stof(fen), posologie en toedieningsvorm wordt beschreven.
Druk vanuit Europa
In maart 2025 werd de European Health Data Space (EHDS) verordening gepubliceerd, die een regelgevend kader en technische infrastructuur biedt om elektronische gezondheidsgegevens uit te wisselen. Enerzijds voor primair gebruik bij directe patiëntenzorg en anderzijds om die gegevens te ontsluiten voor secundair gebruik met oog op onderzoek, innovatie en beleid. Verder ambieert de EHDS om landelijke zorgsystemen te verbinden, waardoor gebruik van gezondheidsgegevens over landsgrenzen heen mogelijk wordt. Hiertoe legt Europa aan de lidstaten druk op om bepaalde ontwikkelingen op te leveren:
- Maart 2029: patiëntsamenvatting, medicatievoorschriften en afleveringen
- Maart 2031: medische beeldvorming, laboresultaten en ontslagrapporten
Dit betekent dat er nu harde deadlines zijn waar naartoe moet worden gewerkt. Dit resulteert in politieke druk om voortgang te maken met de ontwikkeling van het Belgische BIHR-systeem om ook tijdig te kunnen koppelen met het Europa.



